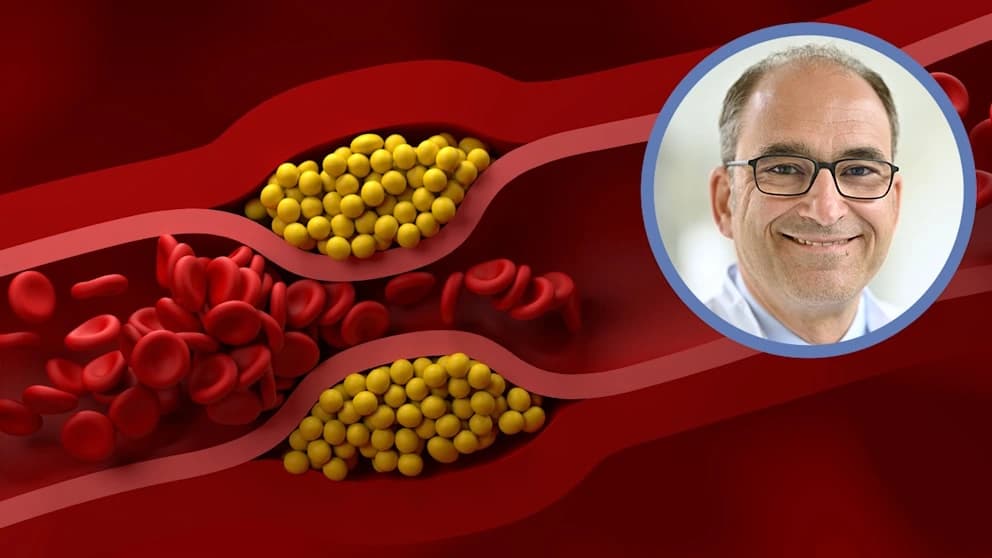
Jena – Was im Kleinen beginnt, endet im Großen. Professor Oliver Weingärtner, Kardiologe an der Uniklinik Jena, sieht das Problem beim Cholesterin als Spiegelbild des gesamten Gesundheitswesens: „Es wird am falschen Ende gespart!“ Statt Patienten mit hohem Cholesterinspiegel nach einem Herzinfarkt sofort „schnell und stark“ zu therapieren, zögern viele Ärzte – auch aus Kostengründen. Diese Einsparungen rächen sich später im System.
Cholesterin als Kostenfaktor
„Wenn ein Arzt in England einen zu hohen Cholesterinspiegel diagnostiziert, klingelt die Kasse“, erläutert Weingärtner. Dort werden Ärzte nach der Qualität ihrer Behandlung vergütet – bekannt als „Pay for Performance“. Britische Mediziner erhalten eine Zusatzvergütung, wenn sie bestimmte Qualitätsziele erreichen, etwa definierte Zielwerte für Blutdruck oder Cholesterin, dokumentierte Vorsorgeuntersuchungen oder Impfquoten.
In Deutschland ist das anders. Hier wird Cholesterin zwar gemessen, aber viel zu selten und zu spät, besonders bei Menschen ohne offensichtliche Beschwerden oder bekannte Herzprobleme. „Deshalb haben wir in Deutschland das teuerste Gesundheitssystem Europas, aber eine der niedrigsten Lebenserwartungen. Das muss sich ändern!“, fordert Weingärtner.
Zur Person
Prof. Oliver Weingärtner ist Oberarzt an der Klinik für Innere Medizin I des Universitätsklinikums Jena. Er arbeitet in der interventionellen Kardiologie, Angiologie und speziellen internistischen Intensivmedizin. Ein Schwerpunkt sind Fettstoffwechselstörungen und deren Auswirkungen auf Herz und Gefäße.
Der Herzspezialist hat mit seiner Studie „Jena auf Ziel“ gezeigt, dass es beim Cholesterin auch anders geht. In Jena erhielten Infarkt-Patienten vom ersten Tag an eine Kombinationstherapie aus den Cholesterinsenkern Statin und Ezetimib – und nicht erst Wochen später. 2021 war das sogar gegen die europäische Leitlinie.
Cholesterin-Zielwerte in Studie schnell erreicht
Das Ergebnis: 40 Prozent der Patienten erreichten den Zielwert beim Cholesterin noch im Krankenhaus, nach sechs Wochen waren es 80 Prozent. „Wir haben gezeigt, dass es funktioniert.“ Alle Herzinfarktpatienten aus dem Jahr 2021 wurden konsequent eingestellt – jeder einzelne.
Doch dann kam der Bruch. Denn bei der Weiterbehandlung in Hausarztpraxen wird in der Regel eine andere medizinische Leitlinie angewandt als bei Kardiologen. Warum? In Deutschland gelten zwei Empfehlungen. Die kardiologische Leitlinie fordert bei Herzinfarkt-Patienten 55 mg/dl (Milligramm LDL pro Deziliter). Die nationale Versorgungsleitlinie für Hausärzte hält eine Senkung auf 70 mg/dl bereits für ausreichend. Und beim „schlechten“ LDL-Cholesterin gilt: je niedriger, desto besser!
Bei Patienten der Uniklinik, die von Hausärzten weiter behandelt wurden, fand – übrigens: „völlig den Leitlinien gemäß, gar kein Vorwurf an die Hausärzte“ (Weingärtner) – oft eine schrittweise Reduktion von Arzneimitteln statt. In Fachkreisen nennt sich das „Deprescribing“. Die Folge: Das LDL-Cholesterin stieg von gut eingestellten 55 auf schlechte Werte bis über 80.
Klinik teurer als Medikamente
Dabei kosten die Standard-Medikamente oft nur 20 bis 30 Cent am Tag. Und Generika wie Atorvastatin werden von den gesetzlichen Kassen übernommen. Die Rechnung geht laut Weingärtner nicht auf. Ein Aufenthalt in einer Klinik wegen eines Herzinfarkts kostet im Schnitt 10.000 Euro – ohne Reha und Arbeitsausfall. „Absetzen von Medikamenten spart kein Geld, das kostet das System richtig Geld“, sagt der Professor.
Aber was sollen Risikopatienten jetzt tun, wenn ihnen der Hausarzt gemäß seiner Leitlinien sagt: „70 reicht!“? Der Kardiologe sieht hier keinen Spielraum, denn 55 mg/dl sind als Zielwert entscheidend: „Sie müssen den Arzt wechseln, wenn er die 55 wirklich nicht will.“

%2520war%2520wa%25CC%2588hrend%2520der%2520Pandemie%2520Pra%25CC%2588sident%2520des%2520Robert%2520Koch-Instituts%2520(RKI)%2520und%2520arbeitet%2520heute%2520am%2520Hasso-Plattner-Institut%2520(HPI)%2520in%2520Potsdam.webp&w=1200&q=75)
%2520und%2520seine%2520Dana%2520(40)%2520machten%2520im%2520November%2520im%2520Volksparkstadion%2520Hamburg%2520auf%2520das%2520Schicksal%2520ihrer%2520Tochter%2520aufmerksam%252C%2520ka%25CC%2588mpften%2520fu%25CC%2588r%2520Krebsvorsorge.webp&w=1200&q=75)
%2520zukommen%2520ko%25CC%2588nnte%252C%2520wei%25C3%259F%2520Dieter%2520Bohlen%2520(72)%2520ganz%2520genau.%2520Im%2520Gespra%25CC%2588ch%2520mit%2520spricht%2520der%2520Pop-Titan%2520u%25CC%2588ber%2520die%2520Zukunft%2520des%2520Sa%25CC%2588ngers.webp&w=1200&q=75)

.webp&w=1200&q=75)
%2520mit%2520den%2520DSDS-Juroren%2520Dieter%2520Bohlen%2520(72%252C%2520l.)%2520und%2520Bushido%2520(47)%2520auf%2520der%2520DSDS-Bu%25CC%2588hne.webp&w=1200&q=75)
%2520musste%2520in%2520der%2520ersten%2520Halbzeit%252C%2520nachdem%2520ihn%2520Wolfsburg-Profi%2520Konstantinos%2520Koulierakis%2520(22)%2520bei%2520seinem%2520Freisto%25C3%259F%2520am%2520Kopf%2520traf%252C%2520behandelt%2520werden.webp&w=1200&q=75)
